救急医療・急性期医療・一般医療の3領域を、
確実に学べるのが何よりの魅力。
自分の進路を多様な経験の中で確認できます。

1.診療科紹介
松山赤十字病院産婦人科では、その治療の中心を成育医療と内視鏡治療に据え、産婦人科における三つの各専門診療領域すなわち周産期領域、生殖生理領域、腫瘍領域の治療を行っています。
「成育医療」とは、これまでの診療科、年齢の枠を超え、妊娠、胎児から出生、小児、思春期を経て成人への発達というサイクルに関わる医療を、総合的かつ継続的に診ていく新しい概念の医療です。松山赤十字病院では産婦人科、小児科病棟を改修、改編、統合した成育医療センターを設置し平成16年7月1日に稼働を開始しました。その目的は妊娠中から思春期まで一貫して子供とその家族を医療、保健、心理面から支援(母親父親支援、育児支援、虐待予防、家族機能形成支援、軽度障害児支援等を含む)を行うことです。
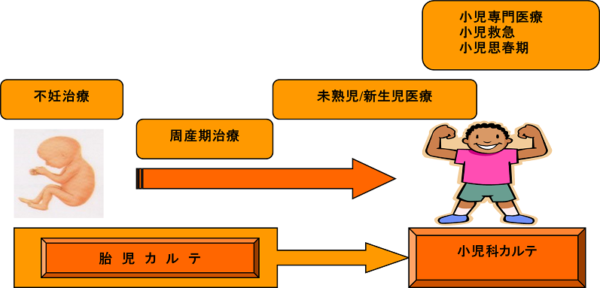
ソフト面においては、新しいシステムとして、胎児カルテとハローママ/ハローベビーカードを新設しました。妊娠初期に民法上人権のない胎児にIDを与えスクリーニングを行い、分娩後、周産期診療情報として小児科カルテにそのまま移行する胎児カルテ(図1)の導入、さらに24時間母児支援システムとして、助産師による電話相談を中心としたハローママ/ハローベビーカードの導入を行い、より細やかな周産期の母児情報伝達、育児支援を行うことを目的としました。これらの導入により、周産期/小児科/小児外科/関連各科の医師、看護師、メディカルスタッフの連携を密にして、総合的かつ継続的な医療、保健支援システムの構築を目指したいと考えています。これらのシステムは全国でも類を見ないもので、学会等でも高い評価を受けています。
診療内容は従来の産科医療、周産期医療に加え、成育医療面で母子のこころのケアに力を入れました。成育医療センター内にボランティアセンターを設立し、専任の臨床発達心理士と成育医療心理ボランティアと称するカウンセラーを配し、妊娠〜分娩後までに至るカウンセリングを中心とした母子サポートのシステムの確立を目指しています。特に妊娠中に関しては、育児不安が心配される妊婦を対象に、マタニティー・サポートと称し継続的なカウンセリングを行っています。また育児負荷の大きい双胎妊娠を対象とした双胎サポートも全例の双胎妊婦に行っています。これらのサポートの目的は育児不安の軽減と将来的な虐待発生の予防を目指しています。
このように獏たる不安を抱える妊婦に医療面とこころの面から安全・安心を提供することで、今後の少子化による分娩数の減少にある一定の歯止めをかけたいと考えています。
腹腔鏡下手術を中心とした内視鏡治療は今や産婦人科手術療法において、大きな選択肢の一つになっていることはご存知のとおりです。
当科では平成7年より内視鏡下手術に取り組み始め、現在まで、その対象を不妊診断・治療、異所性妊娠、卵巣嚢腫、子宮内膜症、子宮筋腫、初期子宮体癌、進行卵巣癌の審査腹腔鏡と徐々に拡大しつつあります。現在までの当科での開腹移行率が1.8%であり、そのほとんどが卵巣悪性疾患であったことを考えると、婦人科良性疾患のほとんどが内視鏡治療が可能であると思われます。
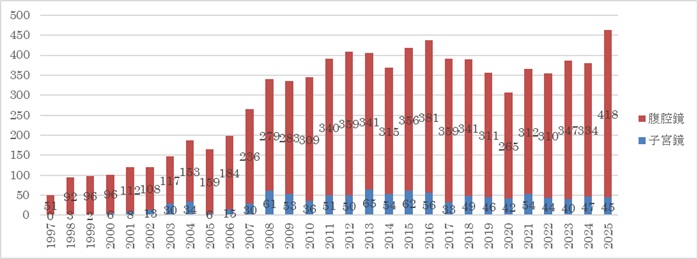
上図に示すように1997年に年間51例で開始した腹腔鏡、子宮鏡を含めた内視鏡下手術は徐々に増加し、2025年は463例となりました。現在までの通算8399症例中、腹腔鏡下手術88%、子宮鏡下手術12%でした。
2025年の腹腔鏡下手術症例の内訳は良性卵巣腫瘍138件、子宮内膜症61件、子宮筋腫170件、異所性妊娠22件、悪性腫瘍関連19件でした(重複症例を含む)。またロボット支援下手術も開始されており56件のロボット支援下子宮摘出術を施行しました。開腹の悪性腫瘍手術は44件でした。
このように多岐にわたる疾患に対して、内視鏡下的治療戦略を展開しており今後もより侵襲の少ない外科的治療を患者に提供していきたいと考えております。
2.指導スタッフ
| 指導責任者 | 栗原秀一 |
|---|---|
| 指導医 | 藤岡徹、梶原涼子、高杉篤志、行元志門、本田直利 |
3.一般目標(GIO)
4.行動目標(SBO)
(1)正常妊娠経過を知る
(2)切迫流早産、妊娠高血圧症候群、前置胎盤、常位胎盤早期剥離などの異常妊娠の病態を知る
(3)正常分娩経過を知る
(4)正常産褥経過を知る
(5)分娩時産科出血を診断し、対応できる
(6)婦人科救急疾患(急性腹症)を知って鑑別診断ができる
(7)婦人科悪性腫瘍の患者等に対して、経験豊富な指導医の指導のもと、医療ケアチームの一員としてアドバンスケアプランニングを踏まえた意思決定支援の場に参加する
【経験すべき疾患:正常妊娠、流産、早産を含む異常妊娠、正常分娩、異常産科出血、産褥、異所性妊娠、卵巣腫瘍茎捻転、卵巣出血、骨盤腹膜炎、子宮体癌、卵巣癌など】
【経験すべき疾患】
正常妊娠
流産
早産を含む異常妊娠
正常分娩
異常産科出血
産褥
異所性妊娠
卵巣腫瘍茎捻転
卵巣出血
骨盤腹膜炎
子宮体癌
卵巣癌など
5.方略(LS)
(1)産科外来での妊婦健診を経験し、正常妊娠経過を学習する
(2)(1)の経験の中から切迫流早産を診断し、入院適応症例は病棟担当医として管理する。あるいは母体搬送症例から異常妊娠の症例を管理する。
(3)病棟医の担当時の分娩症例を管理する。分娩担当助産師とともに妊娠経過を観察する。
(4)自ら分娩を担当した症例の産褥経過を学習する。
(5)正常分娩時の産科出血量を経験し、そこから逸脱する異常産科出血を診断し初期対応ができるようにする。
(6)受診した婦人科救急疾患について主治医とともに診察し診断、治療方針をたて、治療に参加する(手術)
6.評価
- 形成的評価:毎日
行動目標と経験目標の視点から研修医にフィードバックを行う。
ローテート終了時には研修医・指導医の相互評価を行い、総括的評価の指標とする。 - 総括的評価:ローテート終了時
研修医はPG-EPOCに入力、指導医が確認して到達度を測定する。必要に応じて研修方法の見直しを行う。形成的評価も勘案し目標の8割程度に到達した場合に合格とする。